Dime tú país, cómo vives, y te diré tu riesgo de diabetes tipo 2
Aunque en nuestro entorno está bastante bien asumido que el riesgo de diabetes tipo 2 es inversamente proporcional al nivel de ingresos y cultural, esta relación en países en vías de desarrollo es, paradójicamente, la contraria
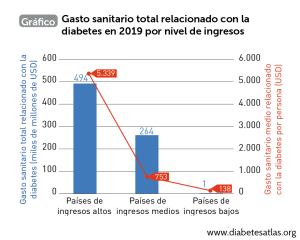 Aunque es una cuestión sobre la que ya hemos hablado de forma profusa en este blog es necesario hacer un llamamiento especial; así que… ¡ojo a este dato!: Se considera que la diabetes tipo 2 es la enfermedad crónica de mayor crecimiento en el mundo. Los datos más actualizados procedentes del Atlas Mundial de la Diabetes (publicado periódicamente por la International Diabetes Federation, IDF) sostienen que si en 2019 contamos con un censo estimado de 463 millones de personas con diabetes en todo el mundo, para 2045 se proyecta una cifra que ronda los 700 millones de casos. Así, por término medio y dentro del panorama mundial, se estima que cada 8 segundos se produce un fallecimiento fruto de la diabetes o de sus complicaciones. A su vez, el gasto que genera esta enfermedad es igualmente escalofriante: La IDF calcula que el coste directo anual destinado a la diabetes en el mundo es de 760.000 millones de dólares. Y se pronostica que para 2030 y 2045, estos costes directos alcancen los 825.000 y 845.000 millones de dólares, respectivamente. A todo ello, habría que sumar el coste indirecto (derivado de el fallecimiento prematuro, la discapacidad y otras complicaciones asociadas a la diabetes), estimándose que esta clase de costes incrementan en un 35% el coste directo anteriormente mencionado.
Aunque es una cuestión sobre la que ya hemos hablado de forma profusa en este blog es necesario hacer un llamamiento especial; así que… ¡ojo a este dato!: Se considera que la diabetes tipo 2 es la enfermedad crónica de mayor crecimiento en el mundo. Los datos más actualizados procedentes del Atlas Mundial de la Diabetes (publicado periódicamente por la International Diabetes Federation, IDF) sostienen que si en 2019 contamos con un censo estimado de 463 millones de personas con diabetes en todo el mundo, para 2045 se proyecta una cifra que ronda los 700 millones de casos. Así, por término medio y dentro del panorama mundial, se estima que cada 8 segundos se produce un fallecimiento fruto de la diabetes o de sus complicaciones. A su vez, el gasto que genera esta enfermedad es igualmente escalofriante: La IDF calcula que el coste directo anual destinado a la diabetes en el mundo es de 760.000 millones de dólares. Y se pronostica que para 2030 y 2045, estos costes directos alcancen los 825.000 y 845.000 millones de dólares, respectivamente. A todo ello, habría que sumar el coste indirecto (derivado de el fallecimiento prematuro, la discapacidad y otras complicaciones asociadas a la diabetes), estimándose que esta clase de costes incrementan en un 35% el coste directo anteriormente mencionado.
¿Me tocará a mí, te tocará a ti?
Los determinantes del riesgo de diabetes tipo 2 se han centrado de forma característica con ciertas variables metabólicas y fisiológicas tales como el peso, el perímetro de la cintura, la presión arterial, etcétera. Pero si damos un paso atrás, podemos observar que estos valores objetivos se pueden relacionar con los estilos. No será por casualidad que la propia IDF sostenía en su informe de 2015 que unos hábitos de vida adecuados podrían prevenir el 70% de los casos de diabetes tipo 2. ¡El 70%!
 Pero en muchos casos es conveniente dar otro nuevo paso atrás (con este sería ya el segundo) y observar en qué medida el estatus socioeconómico de un colectivo puede llevar a prever su riesgo de diabetes tipo 2. Y es que está bastante bien contrastado que, en general, aquellos colectivos con una peor posición socioeconómica tienen al mismo tiempo, peores estilos de vida: fuman más, beben más, su calidad dietética es peor y, de nuevo en general, son más sedentarios.
Pero en muchos casos es conveniente dar otro nuevo paso atrás (con este sería ya el segundo) y observar en qué medida el estatus socioeconómico de un colectivo puede llevar a prever su riesgo de diabetes tipo 2. Y es que está bastante bien contrastado que, en general, aquellos colectivos con una peor posición socioeconómica tienen al mismo tiempo, peores estilos de vida: fuman más, beben más, su calidad dietética es peor y, de nuevo en general, son más sedentarios.
Esta observación es la habitual en la medida que consideramos a los países de nuestro mismo nivel de desarrollo. Me explico. El trabajo de 2017 titulado “El estatus socioeconómico está asociado con la prevalencia de la diabetes en el panorama mundial” es tan elocuente como su propio título. Pero halló que esa relación era de carácter contrario según el grado de desarrollo del país considerado. Es decir, la prevalencia de diabetes se correlacionó de forma directa con el conocido como ‘Índice de Desarrollo Humano’ (o IDH*) al considerar países en desarrollo; al tiempo que se correlacionó de forma indirecta con ese mismo IDH en países desarrollados. Dicho de una forma un tanto tosca, pero más gráfica: en los países pobres la diabetes afecta en mayor proporción a los colectivos de rentas más altas, y en los países ricos justo al contrario, a los colectivos de menor renta.
La diabetes repite la historia de la obesidad
Conste que las siguientes líneas no son más que una reflexión personal al respecto de estos hallazgos. Datos que se pusieron de relieve, de nuevo, en este reciente estudio al contrastar que, en China, tener una renta más alta y una ocupación que no sea manual se relaciona con una mayor prevalencia de diabetes tipo 2, algo que también preveía el índice de masa corporal.
No hace mucho tiempo la obesidad era una característica asociada solo a países que, como el nuestro, estaban en desarrollo. Pero a diferencia de lo que ocurre hoy aquella obesidad se consideraba como un cierto estatus socioeconómico que podríamos tildar de “pudiente”. Era aquella época en la que las personas “corpulentas” (entonces no se les decía “obesas”) estaban representadas de forma caricaturesca por aquel señor que en su madurez lucía chistera, levita, puro habano y señora a juego (ella con largos collares de perlas). Creo que se entiende bien.
Actualmente, por el contrario, la obesidad (a la que ya no se le tilda de “corpulencia”) es, en nuestro entorno, mucho más habitual, en aquellos colectivos social y económicamente más deprimidos.
Y es que ya no estamos “en vías de desarrollo” si no que somos un país desarrollado, y la obesidad ha cambiado sector. Y con la diabetes sucede igual. Esta deriva viene en cierta medida asociada al concepto de “transición nutricional”. Un proceso en el que una sociedad pasa de un entorno caracterizado por la carestía alimenticia a otro, opuesto, caracterizado por la superabundancia. Ni que decir tiene que en ese entorno de falta de alimento muchas de las complicaciones de salud están relacionadas con las deficiencias nutricionales, las hambrunas, etcétera; y que el segundo escenario (el nuestro y actual) se “adorna” con las enfermedades típicas de la superabundancia, que comienzan de forma arquetípica con la obesidad y continúan, por ejemplo, con la diabetes.
De esta forma, las relaciones entre conceptos tales como “transición nutricional”, “transición de la obesidad” y por último “transición de la diabetes” parecen más que evidentes. Una evolución la de la diabetes que, en realidad, no hace sino discurrir sobre las mismas huellas que va dejando antes que ella la obesidad. A fin de cuentas, el peso, el IMC, el perímetro de la cintura, etcétera son variables fisiológicas íntimamente relacionadas con la diabetes tipo 2.
Esta forma de “evolucionar” se puso de relieve hace pocos meses en la publicación de The Lancet “La transición de la obesidad: las etapas de una epidemia global” cuando en relación a la transición de esa obesidad y sus características socioeconómicas se han observado tres etapas:
- Etapa 1: mayor prevalencia entre aquellos colectivos socioeconómicos más altos.
- Etapa 2: reducción de las diferencias entre grupos con distinta posición socioeconómica.
- Etapa 3: se revierten las diferencias socioeconómicas con respecto a la etapa 1 debido a una mayor aceleración de la obesidad entre subpoblaciones que anteriormente tenían un menor IMC.
En resumen
Desde un punto de vista teórico puede resultar más o menos curioso contrastar como el riesgo de padecer diabetes tipo 2 se correlaciona con el estatus socioeconómico de cada cual, y que su sentido, que sea mayor o menor, dependa a su vez del nivel de desarrollo del país que consideremos. En nuestro entorno, los colectivos económicamente más desfavorecidos, tienen mayor riesgo de padecerla. Sin embargo, estos datos carecen de valor cuando el individuo toma conciencia de la importancia que tienen sus hábitos de vida.
Por tanto, más allá del papel que tiene que los estados y sus respectivas administraciones de salud para establecer políticas de salud pública encaminadas a recortar las diferencias entre colectivos, la implicación de las familias es crucial con el fin de adoptar unos mejores hábitos de vida.
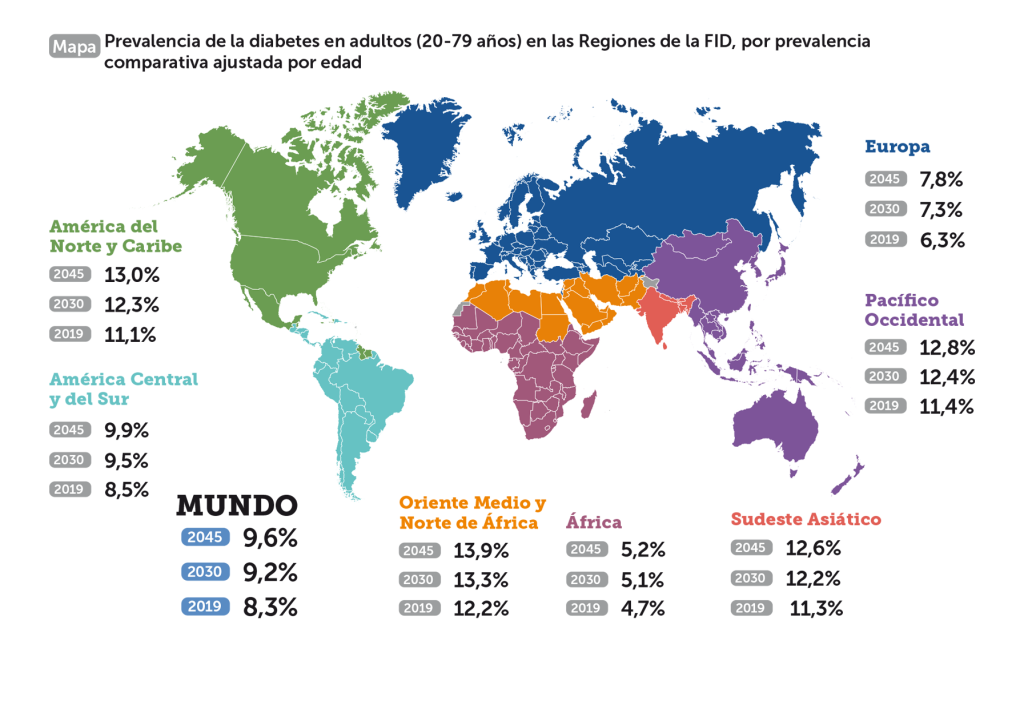
*Índice de Desarrollo Humano: Se trata de una herramienta estadística utilizada para medir el alcance de un país en sus dimensiones sociales y económicas que terminan repercutiendo en la salud, la educación y el nivel de vida. Tienes más información al respecto, así como sobre su obtención en este enlace.
Latest posts by Juan Revenga (see all)
- La obesidad clasificada como enfermedad crónica - 13 octubre, 2022
- La declaración de San Vicente sobre la diabetes - 28 septiembre, 2022
- Diabetes guau, diabetes miau - 1 septiembre, 2021